Die aktuelle Leitlinie der Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin definiert einen Schlaganfall (engl. Stroke) wie folgt:
„Als Schlaganfall bezeichnet man gefäßbedingte Erkrankungen des Gehirns, deren gemeinsames Merkmal eine plötzlich auftretende Schädigung von Hirngewebe aufgrund eines Gefäßverschlusses oder einer Hirnblutung ist. Eine transitorisch ischämische Attacke (TIA) stellt eine umschriebene neurologische Funktionsstörung dar, die innerhalb von 24 Stunden vollständig reversibel ist.“
Jährlich kommt es in Deutschland zu ca. 200.000 erstmalige und 70.000 wiederholten Schlaganfällen. Von diesen Patienten versterben innerhalb des ersten Jahres 25-33 % an den Folgen des Schlaganfalls. Bis zu 40% der Betroffenen leiden an erheblichen funktionellen Einschränkungen.
Arten von Schlaganfällen #
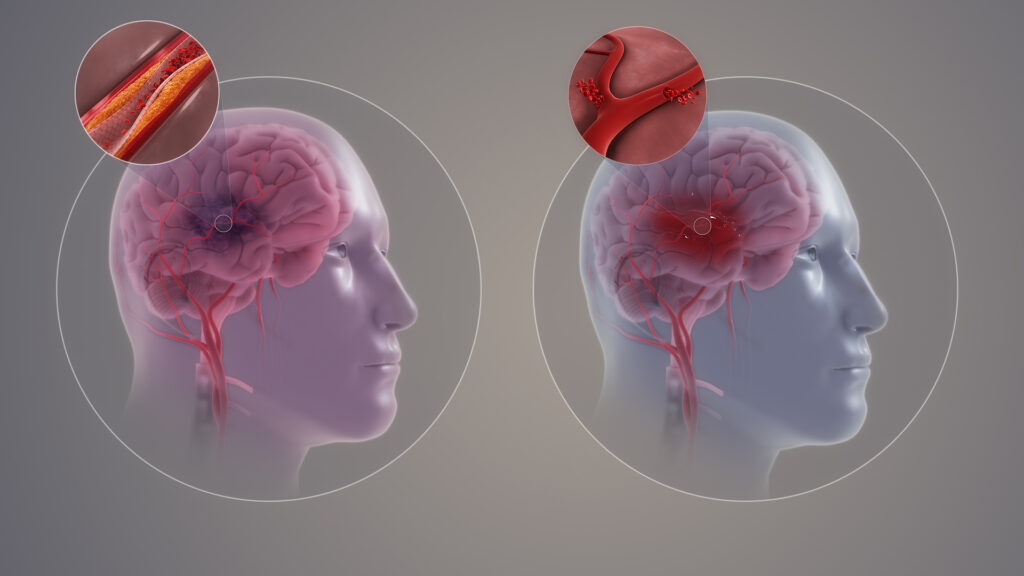
Zur Unterscheidung zwischen dem Vorliegen eines Gefäßverschlusses (ischämischer Schlaganfall, ~ 80% aller Fälle) oder einer Hirnblutung (hämorrhagischer Schlaganfall, ~ 20% aller Fälle) ist zwingend ein bildgebendes Verfahren (CT oder MRT) nötig.
(Grafik by Scientific Animations under CC BY-SA)
ischämischer Schlaganfall #
Ein ischämischer Schlaganfall entsteht durch eine Verengung oder einen vollständigen Verschluss einer Hirnarterie. Hierdurch kommt es zu einer Ischämie des dahinterliegenden Hirngewebe, welches nicht mehr ausreichend mit Sauerstoff und Nährstoffen versorgt wird und untergeht.
Ursachen für einen ischämischen Schlaganfall können Thrombosen sein, welche sich direkt in den Hirnarterien aufgrund von Arteriosklerose bilden. Aber auch ein Embolus aus einer anderen Körperregion kann sich in einer Hirnarterie festsetzen. Vorhofflimmern gilt als eine der häufigsten Ursache für embolische Schlaganfälle, da es die Bildung von Blutgerinnseln begünstigen.
hämorrhagischer Schlaganfall #
Einem hämorrhagischer Schlaganfall liegt eine Blutung im Gehirn zugrunde. Man unterscheidet zwischen einer intracerebralen Blutung (ICB) und einer Subarachnoidalblutung (SAB). In beiden Fällen schädigt das austretende Blut durch seine neurotoxische Wirkung umliegendes Hirngewebe und erhöht den intrakranieller Druck zusätzlich zu der fehlenden Versorgung mit Nährstoffen.
Bei einer intracerebrale Blutung (ICB) kommt es zu einer direkten Blutung in das Hirngewebe, häufig ausgelöst durch eine chronische Hypertonie, aber auch durch Gefäßmissbildungen oder Tumore.
Hingegen kommt es bei einer Subarachnoidalblutung (SAB) zu einer Blutung in den Subarachnoidalraum (Bereich zwischen Gehirn und Hirnhäuten). Die Ursache hierfür ist meist ein geplatztes Aneurysmas.
Symptome #
Bei beiden Arten von Schlaganfällen kommt es zu einer Minderversorgung des Gehirns mit Nährstoffen, allen voran Sauerstoff und Glukose, in dessen Folge es zum massiven Untergang von Nervenzellen im Gehirn kommt. Bei Hirnblutungen kommt es zudem zu Raumforderungen durch das in das Gewebe austretende Blut.
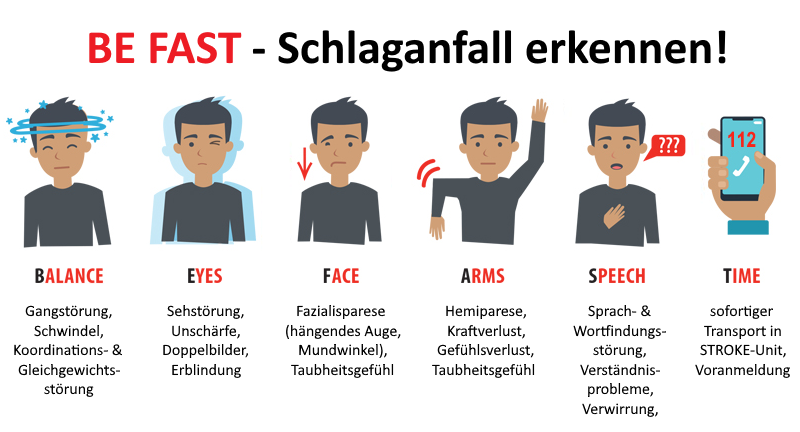
- Bewusstseinsstörung (Vigilanzminderung, Wesensveränderung)
- Lähmungserscheinungen
- halbseitige Lähmung (Hemiparese)
- Lähmung des Gesichtes (Fazialisparese)
- Lähmungen der Extremitäten, einzeln oder in Kombination
- Sprach- & Wortfindungsstörungen, Verwirrung
- sensorische Störungen (Gefühlsverlust, Wahrnehmungsstörungen, Taubheitsgefühl)
- Schwindel, Gangstörung, Koordinations- & Gleichgewichtsstörung (Ataxie)
- (stärkste) Kopfschmerzen
- unkontrollierter Stuhl/Urinabgang
transitorisch-ischämische Attacke (TIA) #
Kommt es zu einer Schlaganfall-Symptomatik, welche sich innerhalb von 24 Stunden vollständig zurückbildet, spricht man von einer transitorisch-ischämische Attacke (TIA).
Patienten mit TIA-Symptomatik innerhalb der letzten 48 Stunden sollten umgehend auf einer Stroke Unit behandelt werden. Im Zeitraum von 2 – 14 Tagen sollten insbesondere Patienten mit vielen Risikofaktoren (bspw.
Vorhofflimmern, Stenosen hirnversorgender Arterien, frühere kardiovaskuläre Erkrankungen) auf einer Stroke Unit behandelt werden.
Therapie #
In der akuten Notfallsituation ist ein zügiger Transport in eine Stroke-Unit für den Patienten überlebenswichtig → „Time is Brain!“. Aus diesem Grund sollten die Maßnahme am Einsatzort auf ein notwendiges Minimum begrenzt werden.
Die Bestimmung des Zeitfensters seit dem ersten Auftreten der Symptome ist ein wichtiger Hinweis für die weiterführende klinische Therapie und sollte durch den Rettungsdienst anamnestisch herausgefunden werden.
Die Untersuchung des Patienten erfolgt nach dem ABCDE-Schema, kritische ABC-Probleme werden umgehend behandelt. Im Anschluss sollte eine standardisierte neurologische Untersuchung erfolgen, die S3-Leitlinie der DEGAM empfiehlt hier (ähnlich wie die Leitlinien der RCP 2016 & der AHA / ASA 2018) die Anwendung des BE-FAST-Schema, da durch dieses neurologische Defizite mit einer hohen Wahrscheinlichkeit erkannt werden.
Ein venöser Zugang sollte nur gelegt werden, wenn dies in einem akzeptablen Zeitrahmen geschehen kann. Bei einem Großteil der Schlaganfallpatienten ist eine Gabe von Medikamenten nicht nötig, dennoch kann es zu unerwarteten Verschlechterungen des Patienten kommen. Das Rettungsdienstpersonal muss hier in der Einsatzsituation abwägen.
Eine Sauerstoffgabe sollte nur bei einer Sättigung < 95 % erfolgen. Studien zeigen, dass eine Sauerstoffgabe bei einer höheren Sättigung zu einem schlechteren Outcome führen kann.
Bei jedem Verdacht auf einen Schlaganfall sollte zwingend die Messung des Blutzuckers erfolgen, da eine Hypoglykämie zu ähnlichen Symptomen führen kann. Bei einem Blutzucker < 60 mg/dl wird eine Glukose-Gabe über einen i.v.-Zugang empfohlen.
Analog zu einer Hypoglykämie kann auch eine Hypertonie zu Schlaganfallsymptomen führen, weshalb eine Messung des Blutdrucks ebenfalls zwingend erforderlich ist. Behandelt wird ein Blutdruck von < 120mmHg sys mit Hinweis auf Exsikkose durch intravenöse Volumengabe. Ein Blutdruck > 220mmHg sys oder > 120 mmHg dia. sollte medikamentös um maximal 25% gesenkt werden, allerdings nie unter 180/110 mmHg, um die zerebrale Durchblutung aufrechtzuerhalten.
Bei Patienten mit einer Körperkerntemperatur > 37,5°C kann eine Antipyrese mittels Paracetamol durchgeführt werden. Eine prophylaktische Gabe von Paracetamol wird jedoch nicht empfohlen.
Therapie auf einen Blick
- ABCDE-Untersuchung → kritische ABC-Probleme umgehend behandeln!
- O2-Gabe bei Sättigung < 95%
- venöser Zugang (nur wenn keine große Verzögerung auftritt)
- standardisierte neurologische Untersuchung → BE-FAST
- zügiger Transport in eine Stroke-Unit
- Blutzuckermessung, bei Hypoglykämie (BZ <60 mg/dl) → Glukose-Gabe
- zwingende Blutdruckmessung:
- RR sys. < 120 mmHg mit Exsikkose → Volumengabe mit dem Ziel der Normotension
- >220 mmHg sys. oder >120 mmHg dia. → Senkung des RR mittels Urapidil
(max. 25%, nicht unter 180/110 mmHg)
Differentialdiagnostik #
- Hypoglykämie
- Exsikkose
- Schädel-Hirn-Trauma
- Intracerebrale Blutung
- Kombination aus kardialer und neurologischer Erkrankung
- ZNS-Schäden durch bspw. Trauma oder Entzündung
- Intoxikationen
Quellen #
- American Heart Association (AHA) & American Stroke Association (ASA). (2019). Guidelines for the Early Management of Patients With Acute Ischemic Stroke: 2019 Update to the 2018 Guidelines for the Early Management of Acute Ischemic Stroke: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke, 50(12), 344–418. https://doi.org/10.1161/str.0000000000000211
- Deutscher Berufsverband Rettungsdienst e.V. (DBRD). (2024). Muster-Algorithmen 2024 zur Umsetzung des Pyramidenprozesses im Rahmen des NotSanG. https://dbrd.de/images/algorithmen/DBRDAlgo24_Web9_2.pdf
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin e.V., Mader, F. M. & Schwenke, R. (2020, Februar). Schlaganfall: S3-Leitlinie. degam.de. https://register.awmf.org/assets/guidelines/053-011l_S3_Schlaganfall_2023-05.pdf
- Grensemann, J., Fuhrmann, V. & Kluge, S. (2018). Oxygen treatment in intensive care and emergency medicine. Deutsches Aerzteblatt Online, 455–462. https://doi.org/10.3238/arztebl.2018.0455
- Hankey, G. J. (2017). Stroke. The Lancet, 389(10069), 641–654. https://doi.org/10.1016/s0140-6736(16)30962-x
- Hennerici, M. G. & Kern, R. (2017, Juli 24). S1-Leitlinie Diagnostik akuter zerebrovaskulärer Erkrankungen. DGN – Deutsche Gesellschaft für Neurologie. https://dgn.org/wp-content/uploads/2012/12/030117_LL_Zerebrovaskulaere_Erkrankungen_2017.pdf
- Kobayashi, A., Czlonkowska, A. et al. (2018). European Academy of Neurology and European Stroke Organization consensus statement and practical guidance for pre-hospital management of stroke. European Journal of Neurology, 25(3), 425–433. https://doi.org/10.1111/ene.13539
- Ringleb, P., Köhrmann, M. & Jansen, O. (2021). S2e-Leitlinie Akuttherapie des ischämischen Schlaganfalls. Deutsche Gesellschaft für Neurologie. https://dgn.org/leitlinie/akuttherapie-des-ischamischen-schlaganfalls
- Roffe, C., Ali, K. et al. (2011). The SOS Pilot Study: A RCT of Routine Oxygen Supplementation Early after Acute Stroke – Effect on Recovery of Neurological Function at One Week. PLoS ONE, 6(5), e19113. https://doi.org/10.1371/journal.pone.0019113
- Royal Collage of Physicians (RCP) Intercollegiate Working Party for Stroke. (2017). National clinical guideline for stroke. Sentinel Stroke National Audit Programme (SSNAP). https://www.strokeaudit.org/SupportFiles/Documents/Guidelines/2016-National-Clinical-Guideline-for-Stroke-5t-(1).aspx
