Die intrakranielle Blutung (ICB) gilt als Überbegriff für alle Blutungen, die innerhalb des Schädelknochens auftreten. Hierzu zählen die epidurale, subdurale und subarachnoidale Blutung.
Häufigster Auslöser für eine intrakranielle Blutung sind traumatischen Unfallmechanismen, während das Auftreten aufgrund nicht traumatischer Ursachen eher selten ist. So handelt es sich beim hämorrhagischen Schlaganfall im engeren Sinne um eine intrakraniale Blutung.
Ursache #
Traumatische Ursachen für das Auftreten einer intrakranielle Blutung sind Gewalteinwirkungen auf den Kopf. Hierzu zählen Stürze, Schläge oder starke Aufpralle, wie sie bei Verkehrsunfällen oder Stürzen aus großer Höhe auftreten.
Zu den nicht traumatischen Ursachen gehören:
- arterielle Hypertonie mit konsekutiver Ruptur eines Gefäßes (hämorrhagischer Schlaganfall)
- Aneurysmaruptur (Ursache für Subarachnoidalblutungen)
- Komplikation bei Behandlung mit Antikoagulantien (bspw. Marcumar & DOAKs)
- Tumorerkrankungen
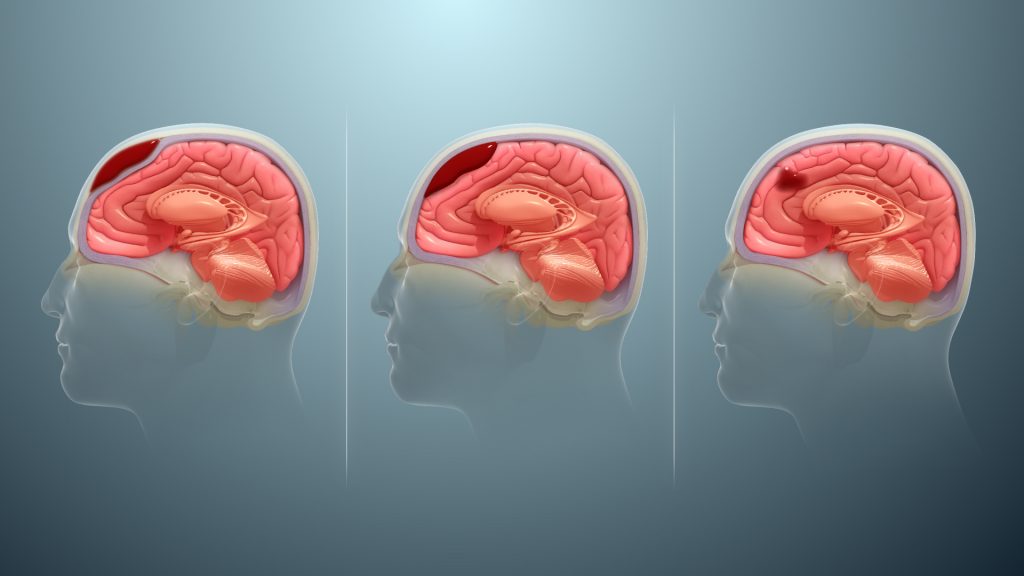
(Grafik by Scientific Animations under CC BY-SA)
Symptome #
Die Symptome einer intrakraniellen Blutung variieren stark von Schweregrad und Lokalisation der Blutung. Typische Anzeichen können sein:
- Bewusstseinsstörung & Vigilanzminderung (GCS <15)
- Pupillendifferenz / Herdblick
- Kopfschmerzen (häufig plötzlich & besonders stark)
- Schwindel / Übelkeit & Erbrechen
- Meningismus
- Parästhesien (Körperempfindung wie Kribbeln, Taubheit etc.)
- Ataxie (motorische Einschränkungen)
- Aphasie (Sprachstörung)
Cushing-Trias #
Die Cushing-Trias oder ein Herdblick sind eindeutige Indizien für das Vorliegen einer schweren intrakraniellen Blutung. Zu den Cushing-Trias zählt man:
- Bradykardie
- Hypertonie
- pathologisches Atemmuster
Einteilung der Lokalisation #
Man unterscheidet verschiedene Arten von intrakraniellen Blutungen. Je nach Verlauf und Symptomatik kann präklinisch eine grobe Einschätzung vorgenommen werden:
- Epiduralblutung (zu Beginn asymptomatisch, potentiell tödliches Outcome)
→ lokalisiert zwischen harter Hirnhaut (Dura mater) und Cranium (Schädel) - Subduralblutung
→ lokalisiert zwischen harter Hirnhaut (Dura mater) und Arachnoidea (Spinnengewebshaut) - Subarachnoidalblutung (SAB; plötzlicher Vernichtungskopfschmerz)
→ Einblutung in den Subarachnoidalraum (zwischen Arachnoidea und Pia mater)
Therapie #
Da eine endgültige Diagnosestellung und gezielte Therapie erst in der Klinik erfolgen kann, begrenzen sich die präklinische Therapie auf Maßnahmen zur Sicherung der Atemwege, dem Blutdruck-Management und der Immobilisation.
Atemwegssicherung / Beatmung #
- Intubation bei Patienten mit einem schweren SHT (GCS ≤ 8), alternativ Larynx-Maske /-Tubus oder Beutel-Masken-Ventilation → nach Intubation grundsätzlich Normoventilation und Normokapnie anstreben
- hochdosierte O2-Gabe, eine Sättigung unter 90% sollte vermieden werden
Diskussion: milde Hyperventilation
Eine große Diskussion besteht darüber, ob eine Senkung des intrakraniellen Drucks (ICP) bei Vorhandensein von Anzeichen eines signifikant erhöhten ICP (Pupillenerweiterung, Strecksynergismen, Streckreaktion auf Schmerzreiz, progrediente Bewusstseinstrübung) mithilfe milder Hyperventilation (AF 20/min bei Erwachsenen) in der Frühphase des Traumas sinnvoll ist. Hierdurch wird zwar eine Senkung des ICP durch Hypokapnie erzielt, allerdings auf Kosten einer verminderten Hirnperfusion durch Vasokonstriktion und somit Minderversorgung mit Sauerstoff. Die Entscheidung muss sorgfältig abgewägt werden.
medikamentöse Therapie #
- Volumengabe → Blutdruck zwischen 110 – 140 mmHg anstreben, nicht < 90 mmHg
- eine (Analgo-)Sedierung kann durchgeführt werden, verschlechtert aber unter Umständen die neurologische Beurteilbarkeit des Patienten
- Tranexamsäure (1g als KI über 8 Stunden) kann erwogen werden, wenn 8 Stunden nach Eintritt des Ereignis
- antipyretische Therapie kann bei Fieber erwogen werden
Diskussion: hirnprotektive Medikation
Ob Mannitol & hypertone Kochsalzlösungen ein positives Outcome bewirken, kann aufgrund der aktuellen Studienlage nicht festgestellt werden, wenn dann sollte eine Gabe nur in der ersten Stunde nach Trauma erfolgen. Von einer Glukokortikoid-Therapie (Dexamethason) sollte abgesehen werden.
Lagerung #
- Immobilisation auf Vakuummatratze mit Headblocks
- eine Oberkörperhochlage (30°) kann den venösen Abfluss aus dem Hirn und eine ICP-Senkung unterstützen
Krankenhausauswahl #
Wenn möglich soll jeder Patient mit einer spontan aufgetretenen ICB in eine Klinik mit mindestens einer Stroke-Unit transportiert werden.
Bei Vorliegen einer ICB mit zusätzlichem Schädel-Hirn-Trauma ist der Transport in eine Klinik mit Neurochirurgie sinnvoll.
Differentialdiagnostik #
Neben der Einteilung in die verschiedenen Arten muss auch an Krankheitsbilder abseits von einer ICB gedacht werden. So kann ein ischämischer Schlaganfall nahezu die gleichen Symptome verursachen.
Bei unklarer Vigilanzminderung muss zudem immer an eine Hypoglykämie gedacht werden.
- ischämischer Schlaganfall
- Meningitis oder Enzephalitis
- Intoxikationen (bspw. Alkohol, CO)
- Hypoglykämie
Quellen #
- Deutsche Gesellschaft für Neurochirurgie e.V. (DGNC). (2015). S2e-Leitlinie Schädel-Hirn-Trauma im Erwachsenenalter. In AWMF Online (Nr. 008–001). https://register.awmf.org/de/leitlinien/detail/008-001
- Deutsche Gesellschaft für Unfallchirurgie e.V. (DGU). (2022). S3-Leitlinie Polytrauma / Schwerverletzten-Behandlung. In AWMF Online (Nr. 187–023). https://register.awmf.org/de/leitlinien/detail/187-023
- Gesellschaft für Neonatologie und pädiatrische Intensivmedizin e.V. (GNPI). (2022). S2k-Leitlinie Schädel-Hirn-Trauma im Kindes- und Jugendalter. In AWMF Online (Nr. 024–018). https://register.awmf.org/de/leitlinien/detail/024-018
- Deutsche Gesellschaft für Neurologie e.V. (DGN). (2021). S2k-Leitlinie Behandlung von spontanen intrazerebralen Blutungen. In AWMF Online (Nr. 030-002). https://register.awmf.org/de/leitlinien/detail/030-002
