Die „chronic obstructive pulmonary disease“ (kurz COPD), auf deutsch soviel wie „chronisch obstruktive Lungenerkrankung“, ist gekennzeichnet durch eine chronische Atemwegsobstruktion mit eingeschränktem Airflow. Die Erkrankung ist nicht völlig reversibel und schreitet kontinuierlich voran.
Ursache #
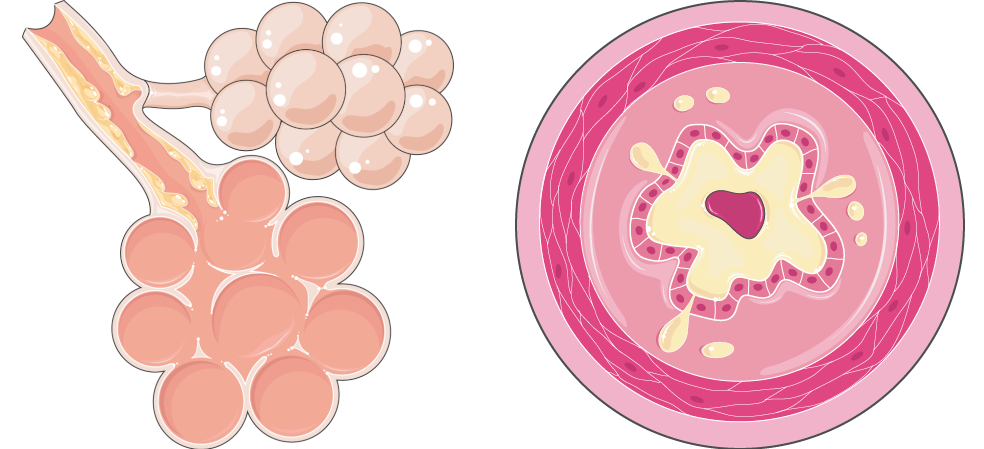
Als Ursache kann zwischen der chronischen Inhalation toxischer Noxen (z.B. Nikotin / Teer), häufig durch jahrelanges Rauchen, und chronisch entzündlichen Prozessen in der Lunge (z.B. Bronchitis) unterschieden werden. Dies führt zu:
- entzündeter & lädierter Schleimhaut
- zähem Schleim in den Bronchien
- defekten bzw. mit Schleim gefüllten Alveolen
Durch Hypertrophie und Hyperplasie der Becherzellen kommt es zu erhöhter Schleimproduktion. Dieser Schleim kann durch das Flimmerepithel nicht mehr abtransportiert werden und verengt die Bronchien. Hierdurch werden dauerhafte Entzündungsreaktionen gefördert.
Symptome #
Die Symptome der COPD können sich leicht als Leitsymptom „AHA“ (= Auswurf, Husten, Atemnot) gemerkt werden. Je nach Schweregrad werden folgende Symptome einzeln oder in Kombination beschrieben:
- zunehmende Atemnot mit Kurzatmigkeit
- neu aufgetretene Ruhedyspnoe
- zunehmender Husten mit Auswurf und Fieber
- Vorliegen eines pulmonalen Infekts
- häufig: kardiale Begleiterkrankungen
Bei der Auskultation können ein exspiratorisches Giemen, sowie je nach Schwere ein Pfeifen und Brummen wahrgenommen werden.
Die Patienten lassen sich in zwei klassische Typen unterscheiden:
- „Pink Puffer“: schlank bis abgemagert, deutliche Atemnot und trockener Reizhusten
- „Blue Bloater“: übergewichtig, geringe Dyspnoe, deutliche Zyanose und produktives Husten
Abgrenzung zum Asthma bronchiale #
| Asthma bronchiale | COPD | |
| Alter | überwiegend jung (< 50 J.) | überwiegend älter (> 50 J.) |
| Tabakkonsum | selten | sehr häufig |
| Auswurf | wenig, glasig | zäh, teilweise eitrig |
| Allergien | häufig (Trigger) | selten |
| Infekte | möglich | häufig (Trigger) |
| Besserung der Obstruktion | meist vollständig | nur bedingt |
| Luftnot | nur im Anfall | mit dem Alter zunehmend |
| Beginn der Luftnot | Minuten bis Stunden | Stunden bis Tage |
Therapie #
Es ist davon auszugehen, dass Patienten mit bekannter COPD den Rettungsdienste erst alarmieren, wenn sie selber keine Besserung durch den Einsatz ihrer eigenen Medikamente erfahren haben. Es handelt sich hier um teilweise extrem zeitkritische Notfälle!
Als grundsätzliche Therapie wird der Oberkörper hochgelagert und mittels Kutschersitz und Lippenbremse die Atmung unterstützt. Es erfolgt eine High-Flow Sauerstoffgabe, eine mögliche CO2-Narkose ist für den Rettungsdienst unbedenklich. Ziel muss primär die Verhinderung einer Hypoxie sein. Sollte die Sättigung bei > 92 % liegen, kann der O2-Flow verringert werden.
Nicht-invasive Beatmung (NIV) #
Bei einer exazerbierten COPD profitieren Patienten von einer frühzeitigen NIV / CPAP-Therapie, solange sie hierzu noch in der Lage sind. Eine schnell eingeleitete CPAP-Therapie kann den Patienten „vor dem Tubus bewahren“.
Indikation für NIV / CPAP bei COPD:
- starke Dyspnoe & respiratorische Insuffizienz
- SpO2 < 88 % trotz O2-Gabe
- AF > 25/min
Bei fehlender Besserung unter NIV / CPAP sollte die Druckunterstützung (ΔASB) erhöht werden. Die Patienten sind häufig sehr entkräftet, die Druckunterstützung hilft bei der Atmung.
Medikamente #
| Salbutamol | 2,5 mg inhalativ (Steigerung auf 5 mg) |
| Prednisolon | 50 mg i.v. (Steigerung auf 100 mg) |
| Ipratropiumbromid | 0,25 mg inhalativ (Steigerung auf 0,5 mg) |
Differentialdiagnostik #
Quellen #
- Bundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale Versorgungsleitlinie COPD – Teilpublikation der Langfassung, 2. Auflage. Version 1. 2021. DOI: 10.6101/AZQ/000477.
- Deutscher Berufsverband Rettungsdienst e.V. (DBRD). (2024). Muster-Algorithmen 2024 zur Umsetzung des Pyramidenprozesses im Rahmen des NotSanG. https://dbrd.de/images/algorithmen/DBRDAlgo24_Web9_2.pdf
- Enke, K., Flemming, A., Hündorf, H.-P., Knacke, P. G., Lipp, R. & Rupp, P. (Hrsg.). (2015). Lehrbuch für präklinische Notfallmedizin: Patientenversorgung und spezielle Notfallmedizin (5. Aufl., Bd. 1). Edewecht, Niedersachsen: Stumpf + Kossendey. – S. 323-325
- Hinrichs-Pavlik, J. & Pavlik, J. (2017). Exazerbierte COPD – mehr als nur Atemnot. retten!, 6(04), 298–308. https://doi.org/10.1055/s-0043-110109
- LV ÄLRD Niedersachsen / Bremen. (2024). „NUN – Algorithmen“ zur Aus- und Fortbildung und als Grundlage zur Tätigkeit von Notfallsanitätern(innen) in Niedersachsen. https://lard-nds.de/download/nun-algorithmen-2024/#
- Servier Medical Art. (o. D.). chronic bronchitis. https://smart.servier.com/smart_image/chronic-bronchitis/
- Servier Medical Art. (o. D.). inflamed bronchus. https://smart.servier.com/smart_image/bronchi-section/
